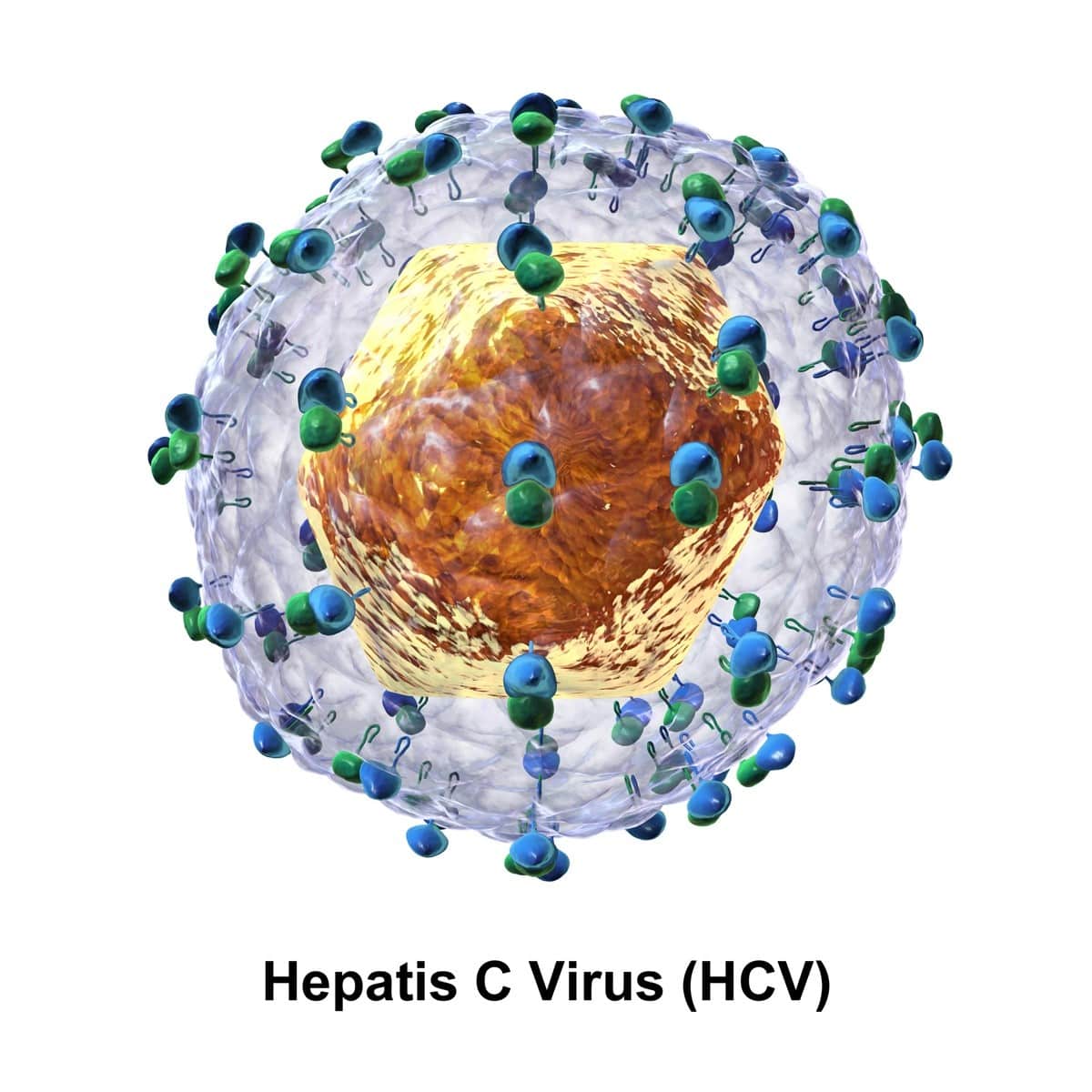
La hepatitis C es una infección viral que generalmente permanece oculta para la persona que la padece. Por ello suele ser detectada solo cuando comienza a producir sus graves consecuencias para la salud, y desgraciadamente muchas veces estas son irreversibles.
Las personas que portan el virus de la hepatitis C no solamente están en grave riesgo, sino que además constituyen la fuente de diseminación de la enfermedad. Debido a esto, no solo aproximadamente 180 millones de personas padecen la enfermedad, sino que además cada año se infectan en el mundo más de 3 millones de personas con el virus de la hepatitis C.
Por todo ello, la hepatitis C se ha convertido en un problema de salud muy importante en muchos países incluyendo los países desarrollados, en los que ya se han dado los llamados de alerta.
Como parte del enfrentamiento a esta enfermedad se incluye de forma muy importante, elevar el nivel de conocimiento de las personas sobre esta silenciosa e insidiosa enfermedad.
De manera que si quieres estar informado sobre la causa, vías de transmisión, métodos de diagnóstico y diferentes tratamientos de la hepatitis C, presta atención a la información que ponemos aquí a tu disposición.
Contenido
¿Qué características tiene el agente causal de la hepatitis C?
El agente que causa esta enfermedad es el virus de la hepatitis C también conocido por sus siglas VHC, que pertenece a la familia de los denominados flavivirus.
Características genéticas del VHC:
⦁ Contiene como información genética, una cadena única de ácido ribonucleico relativamente pequeño, que actúa dentro de la célula que resulta infectada.
⦁ La cadena de ácido ribonucleico, puede tener algunas pequeñas variaciones en la secuencia de los bloques que la componen, lo que da lugar a siete genotipos principales y varios subtipos del virus de la hepatitis C.
Es decir, que el virus de la hepatitis C tiene una gran variabilidad o heterogeneidad genética.

⦁ Estas pequeñas diferencias entre genotipos y subtipos de virus de la hepatitis C provoca que también difieran en cuanto a su predominio en diferentes regiones del mundo, así como en cuanto a la evolución y sus manifestaciones frente al tratamiento.
Esta caractersitica es esencial para la toma de precauciones cuando decides tu destino turistico para unas placenteras vacaciones.
⦁ Incluso en el mismo paciente infectado inicialmente con un subtipo, la cadena de ácido ribonucleico puede sufrir mutaciones u otros cambios genéticos permanentes, lo que origina otros subtipos.
⦁ Esta heterogeneidad genética también se denomina plasticidad molecular, porque le permite al virus adaptarse y enfrentar la defensa inmunológica que se desata contra él en la persona infectada.
También le permite evadir la acción de medicamentos antivirales que se utilizan en el tratamiento de la hepatitis C.
Vías de transmisión del VHC:
La principal vía de transmisión del VHC es a traves de la sangre, conocida como via parenteral, es decir por una vía diferente a la digestiva o intestinal. Puede incluir:
⦁ las inyecciones no-seguras y las inyecciones intravenosas de las drogas ilegales con jeringuillas compartidas
⦁ los tatuajes o piercings corporales
⦁ las relaciones sexuales no protegidas, es rara esta vía de transmisión
⦁ de una madre infectada con el virus de la hepatitis C a su hijo durante el parto, tampoco es muy frecuente
⦁ durante la transfusión de sangre, muy rara esta vía en la actualidad debido a que la sangre donada se somete a pesquisa
¿Cómo se puede saber si una persona tiene el virus de la hepatitis C?
Síntomas y signos fundamentales
La hepatitis C tiene un curso clínico generalmente sin síntomas. Por eso, se hace difícil identificar a las personas que portan el virus y que por lo tanto lo transmiten a otras personas.
Cuando la persona se infecta con el virus, ocurre primero el periodo de incubación que varía desde 20 a 120 días. En este periodo el virus se multiplica y disemina sin ocasionar síntomas.
Después viene la fase sintomática que puede pasar inadvertida para el paciente afectado con hepatitis C aguda o también puede ser confundida con una gripe común.
Las personas enfermas con hepatitis C generalmente no presentan la tercera fase que cursa con ictericia o coloración amarillenta de piel y mucosas, que caracteriza a otras formas de hepatitis.
Otros artículos de interés:¿Quieres conocer mas de otras hepatitis causadas por virus?
Sin embargo, bajo esta aparente inocuidad, se oculta un gran peligro. Y es que la hepatitis C es la forma de hepatitis viral aguda que en un mayor porcentaje se vuelve crónica, con alrededor de un 75 %, lo cual puede dar lugar a largo plazo, a trastornos hepáticos graves que amenazan la vida de la persona.
¿Cómo se logra el diagnóstico de la hepatitis C?
Es determinante el interrogatorio del paciente en busca de factores de riesgo de transmisión del virus de la hepatitis C .
La afectación en el hígado que produce el VHC provoca la ruptura de las células de este órgano denominadas hepatocitos. Al romperse las células su contenido se libera hacia la sangre, con lo cual se elevan en la misma algunos componentes propios de los hepatocitos.
Entre estas sustancias tienen utilidad en el diagnóstico, la determinación de las denominadas transaminasas hepáticas aspartato aminotransferasa o ASAT y alanina aminotransferasa o ALAT, cuya elevación en la sangre indica un daño en el hígado. Sin embargo, el resultado de esta prueba por sí sola no puede demostrar la presencia de la hepatitis.
Ante un incremento en la sangre de los niveles de transaminasas ASAT y ALAT, con valores iguales o superiores a las 400 UI/L, sin gran incremento de otra sustancia denominada fosfatasa alcalina, se sospecharía una posible hepatitis viral aguda.
Se indicarán entonces pruebas más específicas como la determinación de anticuerpos contra el virus de la hepatitis C o anti-VHC en la sangre, cuyo resultado positivo casi siempre es un indicativo de hepatitis C activa y no de una infección anterior. Estos anticuerpos pueden ser detectados en la sangre generalmente 2 semanas después de la infección por el VHC.
Si existen dudas, se pueden indicar pruebas de detección de componentes del propio virus como por ejemplo el ARN del VHC a través de una prueba denominada reacción en cadena de la polimerasa o PCR por sus siglas en inglés. Esto confirmaría fielmente el diagnóstico y en los momentos actuales permite identificar el número de partículas del virus presente, así como sus genotipos y subtipos.
¿Cuáles son las consecuencias a largo plazo de la hepatitis C?
La hepatitis crónica que provoca el VHC es aparentemente benigna o sin síntomas y puede durar muchos años e incluso décadas. Existirán periodos variables de recrudecimiento y aparente atenuación. A la larga puede dar lugar al desarrollo de:
⦁ Fibrosis del hígado.
⦁ Cirrosis hepática. Se caracteriza por un endurecimiento y degeneración del hígado con la pérdida paulatina de sus funciones. Se produce entre el 20 y el 30% de los casos con hepatitis C crónica.
⦁ Cáncer de hígado. En el caso de la hepatitis C, está precedido casi siempre de la cirrosis hepática.
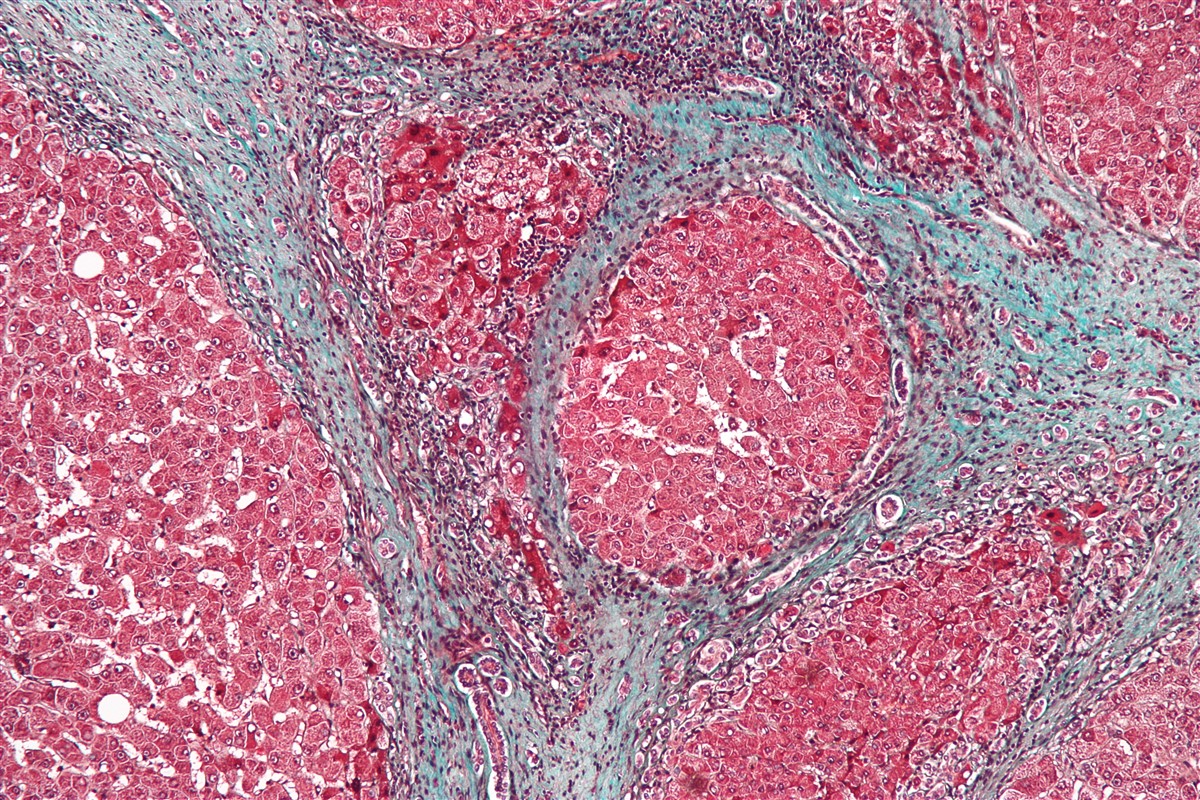
El virus de la hepatitis C como tal, no produce daño a las células. Es la respuesta inmunológica del organismo humano ante la presencia del virus, la que provoca la afección hepática y su carácter crónico, al tiempo que falla en su función de eliminar al agente causal.
Por ejemplo, en el desarrollo de esa cronicidad se cree que está involucrado el estrés oxidativo inducido por la respuesta del organismo de la persona infectada. En la sangre de personas con hepatitis C se detectan niveles elevados de sustancias pro-oxidantes, mientras los mecanismos antioxidantes que deben contrarrestarlos están disminuidos; acompañado esto de daño oxidativo a los diferentes componentes celulares en los hepatocitos.
¿Cuál son los tratamientos disponibles para la hepatitis C?
El tratamiento de la hepatitis C pretende lograr disminuir el virus de la sangre a niveles indetectables por al menos 6 meses. A esto se le considera una respuesta virológica sostenida.
⦁ Interferón-alfa (PEG-IFNα) + ribavirin (RBV). Fue el único tratamiento para la hepatitis C disponible hasta hace pocos años y su efectividad varía entre el 20 y el 80% de los casos.
Tiene como grandes desventajas el hecho de que el interferón es caro, provoca serias reacciones adversas y no es muy efectivo para las personas infectadas con el genotipo 1 del virus de la hepatitis C, que es el más frecuente en Europa y América.
Agentes antivirales de acción directa. Están dirigidos a frenar diferentes etapas del ciclo de replicación del VHC.
⦁ Inhibidores de proteasa. Fueron aprobados recientemente y son promisorios usados en combinación con los medicamentos anteriormente mencionados. Entre ellos se encuentran el telaprevir, el boceprevir y el simeprevir. Sin embargo, se teme que por la rápida mutación del virus de la hepatitis C, puedan aparecer variantes resistentes a este tratamiento.
Otros inhibidores de proteasa se encuentran bajo estudio en ensayos clínicos como por ejemplo: faldaprevir, asunaprevir, sovaprevir, danoprevir y vaniprevir.
⦁ Inhibidores de polimerasa NS5B. Ejemplos de este tipo de drogas son los análogos de nucleósidos mericitabine y el recientemente aprobado sofosbuvir, que tienen como ventaja actuar sobre diferentes genotipos del VHC y desencadenar baja resistencia del virus a los fármacos.
⦁ Inhibidores de NS5B. También inhiben la replicación del VHC. Ejemplo de ello es el daclatasvir.
⦁ Regímenes terapéuticos libres de interferón. Combinaciones diferentes de los agentes antivirales de acción directa, permitirían prescindir del interferón y sus inconvenientes. Se encuentran bajo estudio regímenes como sofosbuvir + simeprevir + daclatasvir y daclatasvir + asunaprevir y/o BMS791325, un inhibidor de polimerasa no nucleósido.
Hasta el momento, los regímenes con agentes antivirales de acción directa tienen un altísimo costo, lo que los pone fuera del alcance de las personas con hepatitis C en la mayoría de los países de bajo ingreso. Se estima que el tratamiento a corto plazo por 12 semanas, con sofosbuvir + ledipasvir puede costar alrededor de 15 000 USD por paciente. Esto constituye una seria limitante en la diseminación de su uso actualmente.
¿Cómo puede prevenirse la hepatitis C?
Dado el alto ritmo de variación del VHC, ha sido difícil hasta el momento obtener una vacuna.
Por lo tanto, la prevención de la hepatitis C debe concentrarse por el momento, en evitar las vías de transmisión.
Es necesario un enfoque de salud pública ante la hepatitis C que debe incluir:
⦁ Prevención, a través del incremento del nivel de conocimiento y preocupación de las personas en la comunidad.
⦁ Identificación de los casos. A través de la implementación de programas de pesquisa.
⦁ Acceso al tratamiento. Mediante un adecuado financiamiento.
⦁ Evaluación de resultados de los tratamientos. Se refiere a la obtención de una respuesta virológica sostenida y a la adherencia al tratamiento.
⦁ Estrategia nacional de salud
Estos elementos se utilizan para conformar un índice de hepatitis, que permite la medición de la actuación de los países en el manejo y tratamiento de las infecciones por HVC. Este índice es superior para los países con mayor producto interno bruto, poniendo de manifiesto la vulnerabilidad social que tiene el enfrentamiento a la hepatitis C.
Con toda la información que te hemos brindado, esperamos haber contribuido a la prevención. Confiamos en que no solo hayas incrementado tus conocimientos sobre la hepatitis C, sino que de ahora en adelante contribuyas a diseminar estos conocimientos en tu comunidad.
Otros temas de salud relacionados: ¿Podemos prevenir el cáncer con la alimentación?
